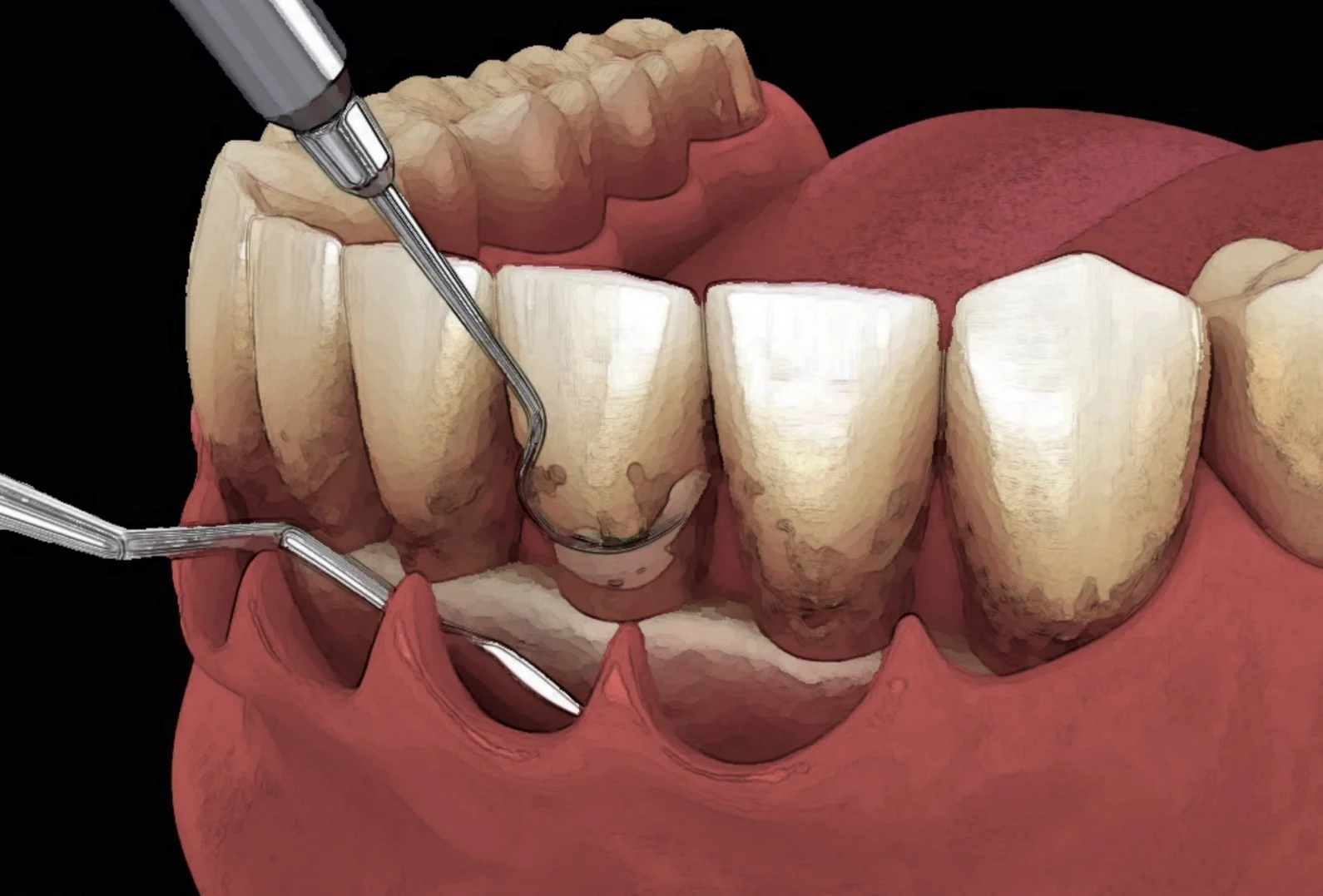
Cadre Diagnostique — La Classification Mondiale 2017
Pourquoi réviser la classification de 1999 ?
La classification d'Armitage (1999) distinguait la parodontite « chronique » de la parodontite « agressive », deux entités dont le chevauchement clinique majeur rendait le diagnostic imprécis. Les experts du World Workshop 2017 (AAP/EFP) ont conclu que les preuves biologiques ne permettaient pas de les distinguer comme deux maladies séparées. La parodontite est désormais une entité unique, structurée selon deux dimensions indépendantes : le stade et le grade.
Ce cadre, inspiré de l'oncologie, permet une personnalisation du traitement en fonction de la sévérité actuelle, de la complexité de la gestion et du risque de progression individuelle — une avancée décisive vers une parodontologie de précision.
Dimension horizontale — Le Stade
- Déterminé par la perte d'attache clinique (CAL) au site le plus sévère
- Complété par la perte osseuse radiographique et les pertes dentaires
- Quatre stades : I (initiale) → II (modérée) → III (sévère) → IV (très sévère)
- Le stade est déterminé par le site de destruction maximale
Dimension verticale — Le Grade
- Calculé par le ratio perte osseuse / âge du patient
- Modifié par les facteurs de risque systémiques
- Trois grades : A (lente) → B (modérée) → C (rapide)
- Passage automatique en grade C si tabac > 10 cig/j ou HbA1c ≥ 7,0 %
Stadification — Sévérité et Complexité de Gestion
Paramètres de stadification — Tableau de référence
| Paramètre | Stade I | Stade II | Stade III | Stade IV |
|---|---|---|---|---|
| CAL interdentaire | 1–2 mm | 3–4 mm | ≥ 5 mm | ≥ 5 mm |
| Perte osseuse | Tiers coronaire (<15 %) | Tiers coronaire (15–33 %) | Tiers moyen ou apical | Tiers moyen ou apical |
| Pertes dentaires | 0 | 0 | ≤ 4 dents | ≥ 5 dents |
| PPD | ≤ 4 mm | ≤ 5 mm | ≥ 6 mm | Besoins de réhabilitation complexe |
| Complexité locale | Initiale | Modérée | Furcation Cl. II/III | Effondrement occlusal, mobilité extrême |
Gradation — Risque de Progression et Réponse Thérapeutique
Critères de grade — Tableau de référence
| Critère | Grade A — Lente | Grade B — Modérée | Grade C — Rapide |
|---|---|---|---|
| Ratio OS / Âge | < 0,25 | 0,25 à 1,0 | > 1,0 |
| Progression directe (5 ans) | Aucune preuve | < 2 mm | ≥ 2 mm |
| Modificateur — Tabac | Non-fumeur | < 10 cig/jour | ≥ 10 cig/jour |
| Modificateur — Diabète | Absent | HbA1c < 7,0 % | HbA1c ≥ 7,0 % |
Protocole S3 — Étape 1 : Contrôle du Biofilm et des Facteurs de Risque
Objectifs de l'étape 1
- S'adresse à tous les patients parodontaux, quel que soit le stade — préalable obligatoire aux étapes suivantes
- Réduire la charge microbienne initiale et créer un environnement favorable à la guérison
- Modifier les comportements délétères et les facteurs de risque systémiques
- Obtenir l'engagement actif du patient avant toute instrumentation sous-gingivale
Instruction d'hygiène orale (OHI)
- Brossage mécanique (manuel ou électrique) : pierre angulaire du contrôle de plaque
- Brossettes interdentaires : premier choix quand l'espace le permet — plus efficaces que le fil dentaire pour réduire l'inflammation dans les sites parodontaux
- PMPR (Professional Mechanical Plaque Removal) : détartrage supragingival + élimination des facteurs de rétention
- Suppression des débords de restaurations et contours prothétiques inadaptés
Gestion des facteurs de risque
- Sevrage tabagique : conseil bref et systématique — le tabac altère la vascularisation et la réponse immunitaire parodontale
- Diabète : coordination avec l'équipe médicale — viser HbA1c < 7,0 % pour optimiser la stabilité parodontale
- Stress, obésité, médications réduisant la salive : à identifier et documenter
- Réévaluation impérative avant de progresser vers l'étape 2
Protocole S3 — Étape 2 : Instrumentation Sous-Gingivale
Détartrage et surfaçage radiculaire (SRP) — Base du traitement étiologique
L'étape 2 vise l'élimination du biofilm et du tartre sous-gingival pour réduire la profondeur des poches et favoriser leur fermeture. L'instrumentation peut être réalisée avec des curettes de Gracey (manuelles) ou des dispositifs électriques (ultrasons/soniques), les deux méthodes montrant une efficacité clinique similaire. Le critère de succès est la fermeture de la poche : PPD ≤ 4 mm sans saignement au sondage (BOP négatif).
Instrumentation par quadrants
- Traitement d'un quadrant à la fois, à intervalles de 1 à 2 semaines
- Permet un suivi de la réponse tissulaile entre chaque session
- Adapté aux patients présentant une compliance limitée
- Risque de recolonisation bactérienne des sites traités depuis les sites non traités
Désinfection complète de la bouche (FMDis)
- Instrumentation complète en une ou deux sessions rapprochées (< 24 h)
- Souvent associée à la chlorhexidine pour limiter la recolonisation
- Réductions supérieures de l'indice de saignement (BS) et de la PPD vs approche par quadrants
- Protocole FMDeb (sans antiseptique) : résultats comparables, moins de contraintes
Protocole S3 — Étapes 3 et 4 : Chirurgie et Maintenance
Étape 3 — Traitement chirurgical des sites résiduels
L'étape 3 intervient pour les sites qui n'ont pas répondu adéquatement à l'étape 2 : poches persistantes ≥ 6 mm, ou poches de 4–5 mm avec BOP positif persistant. Le choix de la technique dépend de la morphologie du défaut osseux et de l'objectif (réduction de poche vs régénération).
Modalités chirurgicales — Comparatif
| Type de chirurgie | Objectif principal | Indications | Points clés |
|---|---|---|---|
| Lambeau d'accès (OFD) | Instrumentation directe | Poches profondes à accès difficile | Réduction de poche limitée |
| Chirurgie résective | Élimination de la poche | Défauts osseux peu profonds, zones non esthétiques | Récession gingivale accrue |
| Chirurgie régénératrice | Restauration de l'attache | Défauts intra-osseux étroits, furcations Cl. II | Gain de CAL significatif |
Les dérivés de la matrice amélaire (EMD) ou les greffes osseuses avec ou sans membranes résorbables sont les matériaux de choix. La régénération est recommandée pour les molaires mandibulaires et les furcations buccales maxillaires de classe II.
Tunnelisation, séparation de racines ou résection radiculaire selon la morphologie. Ces approches nécessitent une planification prothétique préalable rigoureuse et un pronostic dent par dent établi.
Étape 4 — Soins Parodontaux de Soutien (SPC)
La maintenance est l'étape la plus critique pour la stabilité à long terme. Elle débute dès qu'un état de santé parodontale est atteint et doit se poursuivre à vie. La fréquence est personnalisée par le Periodontal Risk Assessment (PRA).
Risque élevé — Rappel tous les 3 mois
- Plusieurs sites avec PPD ≥ 5 mm
- BOP élevé malgré l'hygiène
- Tabagisme actif
- Diabète non équilibré (HbA1c ≥ 7 %)
Risque faible — Rappel tous les 6–12 mois
- Bon contrôle de plaque (< 20 %)
- BOP négatif sur la majorité des sites
- Absence de tabac et diabète équilibré
- Stabilité radiographique à deux contrôles successifs
Adjuvants Thérapeutiques — Analyse et Recommandations
Amoxicilline + Métronidazole — Protocole de référence
Amoxicilline (AMX)
Métronidazole (MET)
Résultats attendus vs SRP seul : réduction supplémentaire de la PPD de 0,4 à 0,5 mm — gain de CAL de 0,2 à 0,4 mm. Cible principale : Aggregatibacter actinomycetemcomitans et bactéries du complexe rouge.
Autres adjuvants — Comparatif d'efficacité
Bains de bouche utilisés en complément temporaire pendant la guérison post-instrumentale. Usage prolongé limité par les colorations dentaires et les altérations du goût.
Systèmes de libération locale (puces de CHX, gel de métronidazole, microsphères de minocycline) : concentration thérapeutique maintenue dans les poches résiduelles ≥ 5 mm. Bénéfice modeste mais statistiquement significatif sur la réduction de la PPD.
L'aPDT (photosensibilisateur + lumière laser de faible intensité) réduit la charge microbienne à court terme, mais les méta-analyses indiquent des bénéfices cliniques mineurs vs SRP seul — non recommandée en routine par les directives S3.
Le protocole LANAP (Nd:YAG) cible sélectivement les tissus malades. Études cliniques : réductions de PPD et BOP comparables ou supérieures au SRP seul à un an, avec une meilleure stabilité de l'attache.
Doxycycline à faible dose (SDD) — 20 mg × 2/j : inhibe les métalloprotéinases matricielles (MMP) sans pression sélective sur les bactéries. Seul modulateur systémique approuvé FDA. Non recommandé en routine par l'EFP S3.
Produits naturels (curcumine, oméga-3, aloe vera) : méta-analyses récentes montrent une amélioration significative de la réduction de PPD et du gain de CAL en usage adjuvant — option intéressante à sélectionner rigoureusement.
Les acides gras oméga-3 agissent comme précurseurs des lipoxines et résolvines — médiateurs pro-résolution de l'inflammation parodontale chronique.
Intérêt particulier chez les patients à Grade C résistants à l'instrumentation seule, en complément du contrôle des facteurs de risque systémiques.
Stade IV — Gestion Pluridisciplinaire
Le défi clinique le plus complexe
Le stade IV combine la destruction du support parodontal avec des dommages fonctionnels et structurels majeurs à la dentition. La réhabilitation nécessite une équipe pluridisciplinaire incluant parodontiste, orthodontiste, prothésiste et parfois chirurgien maxillo-facial. La directive S3 de 2022 distingue quatre types de cas pour structurer la prise en charge.
Les quatre types cliniques du Stade IV
| Type | Caractéristiques cliniques | Besoins de réhabilitation |
|---|---|---|
| Type 1 | Perte de dents sans migration majeure | Traitement parodontal standard + maintenance |
| Type 2 | Migration pathologique (diastèmes, vestibulisation) | Traitement parodontal + Orthodontie |
| Type 3 | Édentement partiel, support postérieur réduit | Prothèses fixes ou amovibles sur dents/implants |
| Type 4 | Édentement complet ou quasi-complet | Réhabilitation complète de l'arcade (Full-arch) |
Séquençage thérapeutique obligatoire au Stade IV
Exécution complète des étapes 1, 2 et 3 avant toute prothèse définitive ou mouvement orthodontique.
Les dents à pronostic irrécupérable sont extraites tôt pour faciliter l'hygiène.
Utilisation de prothèses provisoires pour stabiliser l'occlusion et évaluer la coopération du patient.
Contentionnage (splinting) des dents hypermobiles si nécessaire.
Corriger les migrations, fermer les diastèmes et rétablir les rapports occlusaux avant la restauration définitive.
Contrôle parodontal tous les 3 mois pendant toute la durée du traitement orthodontique actif.
La conservation des dents naturelles doit être privilégiée sur l'extraction pour pose d'implants chaque fois que cela est biologiquement possible.
Confirmation de la fermeture des poches, de l'excellence de l'hygiène orale et de la stabilité radiographique avant toute empreinte définitive.
Parodontite et Santé Systémique
Diabète sucré — Relation bidirectionnelle
- Le diabète non contrôlé augmente le risque et la sévérité de la parodontite
- La parodontite sévère peut altérer le contrôle glycémique
- Le SRP peut entraîner une réduction de l'HbA1c d'environ 0,4 % — comparable à l'ajout d'un second médicament antidiabétique
- Objectif partagé avec le médecin traitant : HbA1c < 7,0 %
Grossesse et parodontite maternelle
- Association documentée avec les accouchements prématurés, le faible poids à la naissance et la prééclampsie
- Le traitement parodontal pendant la grossesse est sûr et efficace pour améliorer la santé gingivale
- Aucune réduction systématique des complications obstétricales prouvée après SRP seul
- Traitement recommandé au 2e trimestre — priorité à l'hygiène orale dès le 1er trimestre
Des recherches récentes suggèrent que les pathobiontes oraux peuvent migrer vers l'intestin via l'axe oral-gut, provoquant une dysbiose intestinale et exacerbant des conditions inflammatoires comme la maladie de Crohn, l'hypertension artérielle et les maladies cardiovasculaires.
Le traitement parodontal aide à restaurer un profil microbien plus sain, tant au niveau local (sulcus gingival) que systémique (microbiome intestinal). Argument supplémentaire pour la prise en charge précoce des stades avancés.
FAQ — Questions Cliniques Fréquentes
Références Bibliographiques
Classification et cadre diagnostique 2017
-
1Guideline Papapanou PN, Sanz M, Buduneli N, et al. Periodontitis: Consensus report of workgroup 2 of the 2017 World Workshop on the Classification of Periodontal and Peri‐Implant Diseases and Conditions. J Periodontol. 2018;89 Suppl 1:S173–S182.
efp.org — Consensus report workgroup 2, 2017 World Workshop -
2Revue Mehta SB, Lim HC, Arora A, et al. Majors highlights of the new 2017 classification of periodontal and peri-implant diseases and conditions. PMC / J Indian Soc Periodontol. 2021.
pmc.ncbi.nlm.nih.gov — Highlights of the 2017 classification -
3Revue Buset SL, Walter C, Friedmann A, et al. Ease and practicability of the 2017 classification of periodontal diseases and conditions: a study of dental electronic health records. PMC. 2022.
pmc.ncbi.nlm.nih.gov — Ease and practicability 2017 classification -
4Guideline Holtfreter B, Kocher T, Hertrampf K, et al. The 2018 EFP/AAP periodontitis case classification demonstrates high agreement with the 2012 CDC/AAP criteria. Ovid / J Clin Periodontol. 2021.
ovid.com — 2018 EFP/AAP periodontitis case classification
Directives S3 EFP — Traitement des stades I à IV
-
5Guideline S3 Sanz M, Herrera D, Kebschull M, et al. Treatment of stage I–III periodontitis — The EFP S3 level clinical practice guideline. J Clin Periodontol. 2020;47 Suppl 22:4–60.
efp.org — S3-level guideline stages I–III (2020) -
6Guideline S3 Herrera D, Sanz M, Shapira L, et al. Treatment of stage IV periodontitis: The EFP S3 level clinical practice guideline. J Clin Periodontol. 2022;49 Suppl 24:4–71.
efp.org — S3-level guideline stage IV (2022) -
7Revue Saleh MHA, Dias Rodrigues I, Shaddox L. Periodontitis: all change please? Introduction to the new S3-level treatment guidelines. JIDA. 2022.
jida.scholasticahq.com — Introduction S3-level guidelines -
8Guideline EFP. STEP 4: Supportive periodontal care (SPC) — Guideline summary. European Federation of Periodontology, 2020.
efp.org — Step 4: Supportive periodontal care -
9Revue Kebschull M, Papapanou PN. Diagnosis and Evidence-Based Treatment of Stage IV Periodontitis. PDF Journal Agent. 2022.
pdf.journalagent.com — Stage IV evidence-based treatment
Instrumentation et désinfection complète de la bouche
-
10Essai clinique Eickholz P, Dannewitz B, Kimak A, et al. Management of periodontitis by three different approaches to non-surgical periodontal debridement — a randomized comparative clinical study. PMC / J Clin Periodontol. 2023.
pmc.ncbi.nlm.nih.gov — Three approaches to non-surgical debridement -
11Guideline ADA. Nonsurgical Treatment of Periodontitis Guideline. American Dental Association, 2023.
ada.org — Nonsurgical Treatment of Periodontitis Guideline -
12Guideline SDCEP. Supportive periodontal care — Prevention and Treatment of Periodontal Diseases in Primary Care. Scottish Dental Clinical Effectiveness Programme, 2022.
periodontalcare.sdcep.org.uk
Antibiothérapie systémique adjuvante
-
13Figuero E, Herrera D, Tobías A, et al. Efficacy of adjunctive systemic antimicrobials in periodontitis treatment: a systematic review and meta-analysis. PMC / J Clin Periodontol. 2014.
pmc.ncbi.nlm.nih.gov — Systemic antibiotic therapy in periodontics -
14Mistry A, Agrawal KS, Dhadse PV, et al. Amoxicillin/Metronidazole Dose Impact as an Adjunctive Therapy for Stage II–III Grade C Periodontitis at 3- and 6-Month Follow-Ups. EJOMR / PMC. 2024.
pmc.ncbi.nlm.nih.gov — AMX/MET dose impact meta-analysis -
15Nędzi-Góra M, Górska R, Kłosowska A, et al. The impact of systemic and topical antimicrobial therapy combined with non-surgical periodontal therapy: a meta-analysis. Advances in Clinical and Experimental Medicine. 2022.
advances.umw.edu.pl — Systemic and topical antimicrobial therapy -
16Revue Levi I, Eini A, Kolerman R, et al. Targeted Use of Antimicrobials in Periodontal Therapy. PMC / Antibiotics. 2022.
pmc.ncbi.nlm.nih.gov — Targeted use of antimicrobials -
17Revue EFP. Decision-making on systemic antibiotics in the management of periodontitis: a retrospective comparison of two concepts. European Federation of Periodontology.
efp.org — Decision-making on systemic antibiotics
Thérapies laser, aPDT et modulation de l'hôte
-
18Aljurbua A, Alqahtani S, Alafif T, et al. Efficacy of Antimicrobial Photodynamic Therapy for Treating Moderate to Deep Periodontal Pockets in Individuals with Type 2 Diabetes Mellitus: A Systematic Review and Meta-Analysis. MDPI / Antibiotics. 2024.
mdpi.com — aPDT and periodontal pockets in T2DM -
19Revue Rajesh KS, Jacob R, Thomas B. Illuminating the path: the role of photodynamic therapy in comprehensive periodontal treatment. PubMed / J Lasers Med Sci. 2024.
pubmed.ncbi.nlm.nih.gov — PDT in periodontal treatment -
20Essai clinique Nevins M, Kim SW, Camelo M, et al. Twelve-Month Follow-Up After the Treatment of Periodontal Conditions Using Scaling and Root Planning Alone vs. Laser-Assisted New Attachment Procedure. PMC / Int J Periodontics Restorative Dent. 2022.
pmc.ncbi.nlm.nih.gov — LANAP 12-month follow-up -
21Revue Tüter G, Kurtiş B, Serdar M. Host Modulation in Periodontology: Redefining Therapy Beyond Scaling and Root Planing. PMC. 2023.
pmc.ncbi.nlm.nih.gov — Host modulation in periodontology -
22Revue Rosania AE, Low KG, McCormick CM, et al. Host modulation therapy in periodontitis, diagnosis and treatment — status update. Frontiers in Oral Health. 2023.
frontiersin.org — Host modulation therapy status update -
23Naqvi SH, Ahmed Z, Tanveer A. Do Adjunctive Therapies with Natural Products Improve Periodontal Outcomes? A Systematic Review and Meta-Analysis. MDPI. 2024.
mdpi.com — Natural products as adjunctive therapies
Microbiome oral, interactions systémiques et maintenance
-
24Revue Willis JR, Gabaldón T. Advancing periodontitis microbiome research: integrating design, analysis, and technology. PMC / Periodontol 2000. 2024.
pmc.ncbi.nlm.nih.gov — Periodontitis microbiome research -
25Étude longitudinale Chen J, Chen Y, Hu L, et al. Correlation in the change of gut microbiota with clinical periodontal parameters in grade C periodontitis. PMC. 2024.
pmc.ncbi.nlm.nih.gov — Gut microbiota and grade C periodontitis -
26Étude longitudinale Li Y, Zhao J, Zhang S, et al. Oral microbiome-based evaluation of periodontal treatment responses in individuals with special health care needs. PMC / J Oral Microbiol. 2023.
pmc.ncbi.nlm.nih.gov — Oral microbiome and periodontal treatment response -
27Outil Persson GR, Mancl LA, Martin J, et al. Periodontal Risk Assessment (PRA). perio-tools.com — Calculateur de risque parodontal basé sur les données du patient.
perio-tools.com — Periodontal Risk Assessment -
28Guideline ADA. Periodontitis — Clinical overview and management guidance. American Dental Association, 2023.
ada.org — Periodontitis overview -
29Guideline EFP. EFP Guideline: Treatment of periodontitis — Summary for clinicians. periodiabetes.org / EFP, 2020.
periodiabetes.org — EFP Guideline treatment of periodontitis