Anatomie et Physiologie de la Zone Interproximale
La zone interproximale — entité anatomique et fonctionnelle
La zone interproximale (ZIP) est une entité pyramidale dont la base est constituée par le septum alvéolaire — os spongieux bordé par les parois alvéolaires des dents proximales et les corticales vestibulaires et linguales. Son sommet est marqué par le point de contact interdentaire, punctiforme chez le sujet jeune et devenant une surface de contact chez l'adulte suite à l'usure proximale physiologique.
La papille gingivale se divise en deux versants, vestibulaire et lingual, séparés par le col interpapillaire. Ce col est une zone de fragilité critique car il est dépourvu de kératinisation, non soumis aux stimulations mécaniques directes, et particulièrement perméable aux toxines bactériennes.
Fonctions du point de contact
- Protection de la papille contre l'impact direct des aliments
- Guidage de l'éruption dentaire
- Transmission des forces occlusales le long de l'arcade
- Maintien de l'intégrité du septum osseux sous-jacent
Autonettoyage physiologique
- Crêtes marginales et fosses occlusales dirigent le bol vers la table triturante
- Action combinée des joues, de la langue et de la salive
- Évacuation des résidus alimentaires via les embrasures
- Fragilité intrinsèque de l'os spongieux si cet équilibre est rompu
Étiologies — Taxonomie des Défaillances
Déclencheur primaire
- Rupture de l'équilibre protecteur de la ZIP entraînant un tassement alimentaire (bourrage)
- Trois origines distinctes : morphologique/physiologique, occlusale/fonctionnelle, iatrogène/thérapeutique
- La compréhension de l'étiologie conditionne directement le traitement correctif de phase 2
Facteurs morphologiques et physiologiques
Les malpositions (rotations, versions) déplacent ou suppriment le point de contact, laissant la papille exposée. Des embrasures trop larges, dues à un relief coronaire exagéré, ne peuvent être comblées par la papille. Avec le vieillissement, la rétraction gingivale et l'usure des points de contact augmentent la susceptibilité au tassement alimentaire.
Disharmonies occlusales — Forces cinétiques
La cuspide plongeante (plunger cusp) pénètre l'espace interdentaire comme un coin lors de la mastication. Des crêtes marginales inégales créent une marche où les aliments butent et s'engouffrent. Les interférences occlusales provoquent un effet de pompe — micromouvements dentaires qui ouvrent transitoirement le point de contact. Le bruxisme accélère l'usure des surfaces de contact et crée des bords tranchants sur les cuspides.
Causes iatrogènes — Le rôle paradoxal des restaurations
| Type de défaut | Description technique | Conséquence pathologique |
|---|---|---|
| Point de contact défectueux | Absence de convexité proximale ou contact trop lâche | Passage libre des aliments vers la papille |
| Obturation débordante | Matériau dépassant la limite cervicale (overhang) | Rétention de plaque + irritation mécanique |
| Profil d'émergence inadapté | Couronne trop bombée ou sous-contournée au collet | Compression papillaire ou niches bactériennes |
| Finition inadéquate | Absence de polissage des surfaces proximales | Adhérence accrue du tartre et des débris |
| Extraction non compensée | Absence de remplacement d'une dent extraite | Migration des voisines — espaces ouverts |
Pathogénie — Cascade Physiopathologique
De l'agression mécanique à la destruction osseuse
Le développement du syndrome suit une cascade bio-mécanique bien définie. Le tassement alimentaire exerce une pression sur l'épithélium de jonction du col interdentaire, rompant l'attache épithéliale et créant une porte d'entrée microbienne. Les débris stagnants fermentent, servant de substrat à une prolifération bactérienne intense. L'oedème papillaire qui en résulte aggrave la rétention alimentaire, créant un cercle vicieux auto-amplifiant dont seul l'assainissement mécanique permet la rupture.
Les cinq étapes de la cascade physiopathologique
Progression séquentielle de la gingivite localisée vers la parodontite et la lyse osseuse.
Tassement alimentaire exerçant une pression directe sur l'épithélium de jonction du col interdentaire.
Rupture de l'attache épithéliale créant une porte d'entrée bactérienne.
Fermentation des débris stagnants servant de substrat à une flore pathogène intense.
Inflammation gingivale initiale avec oedème papillaire progressif.
L'oedème papillaire aggrave la rétention alimentaire, qui entretient l'oedème — boucle auto-amplifiante.
Migration apicale de l'épithélium de jonction → passage à la parodontite.
Inflammation du ligament alvéolo-dentaire et de l'os spongieux interproximal.
Résorption osseuse verticale ou angulaire débutante, visible au bite-wing.
Formation d'un micro-abcès du septum avec destruction osseuse rapide et irréversible.
Risque de perte définitive de l'unité dentaire si le traitement est différé ou incomplet.
Sémiologie et Diagnostic Clinique
Signes subjectifs — Anamnèse
- Douleur provoquée par la mastication — sensation de pression ou tension
- Soulagement en délogeant les débris alimentaires
- Évolution vers douleur spontanée, diffuse, pulsatile — peut mimer une pulpite
- Irradiation vers les régions voisines (risque de diagnostic erroné)
- Mauvais goût localisé persistant
- Hypersensibilité thermique par exposition radiculaire consécutive à la récession
Signes objectifs — Examen physique
- Papille rouge, oedématiée, congestive
- Saignement abondant au sondage ou spontané
- Débris alimentaires putrides visibles à l'inspection
- Douleur aiguë à la palpation bi-digitale de la papille (signe pathognomonique)
- Tests de vitalité pulpaire : positifs et normaux sur les dents concernées
- Percussion transversale plus sensible que la percussion axiale
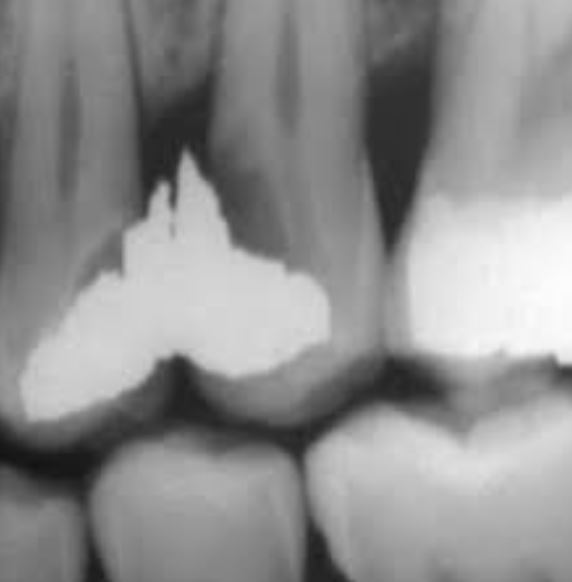
Apport radiologique — Technique bite-wing en première intention
- Examen de choix : radiographie rétro-alvéolaire en technique bite-wing
- Perte de continuité de la lamina dura au sommet du septum
- Élargissement de l'espace desmodontal interproximal
- Lyse osseuse horizontale ou angulaire, plus ou moins profonde selon le stade
- Identification du facteur étiologique : carie proximale, overhang, défaut de contact visible
Diagnostic Différentiel
Navigation entre les algies orofaciales — Tableau comparatif
| Critère | Syndrome du septum | Pulpite irréversible | Desmodontite apicale | Abcès parodontal |
|---|---|---|---|---|
| Déclenchement | Repas / palpation papillaire | Spontanée, nocturne | Percussion axiale | Variable, diffuse |
| Durée de la douleur | Cède après délogement | > 30 sec après stimulus | Continue, pulsatile | Persistante |
| Vitalité pulpaire | Positive normale | Exacerbée | Négative | Variable |
| Mobilité dentaire | Absente | Absente | Légère | Marquée |
| Localisation | Interdentaire ciblée | Dentaire, irradiante | Apex — « dent haute » | Gingivale diffuse |
| Radiologie | Lyse septale | Souvent normale | Lésion péri-apicale | Poche préexistante |
Douleur spontanée, souvent nocturne, exacerbée en position allongée, persistant plus de 30 secondes après un stimulus thermique. Un traitement endodontique réalisé par erreur sur une dent saine est définitivement irréversible.
Douleur rythmée par les repas, soulagée par le délogement des débris. Test de vitalité positif et normal. Douleur à la palpation bi-digitale de la papille. Le traitement est parodontal, non endodontique.
Douleur exquise à la percussion axiale, sensation de « dent haute », dent souvent non vitale ou en cours de nécrose. Lésion péri-apicale visible à la radiographie. Percussion transversale non significative.
Vitalité pulpaire conservée et normale. Douleur centrée sur l'espace interdentaire. Percussion transversale plus sensible que la percussion axiale, révélant l'atteinte préférentielle du ligament interproximal.
Protocole Thérapeutique en Trois Phases
Élimination des débris alimentaires par pulvérisation ou curetage doux.
Soulagement quasi instantané après délogement complet des débris.
Curetage sous anesthésie — élimination du tartre et des tissus nécrotiques.
Irrigation à la chlorhexidine ou à l'eau oxygénée (H2O2). Attouchement papillaire à l'eugénol.
Antalgiques + AINS per os selon l'EVA douloureuse.
Antibiotiques uniquement si signes généraux : fièvre, adénopathie cervicale.
Remplacement des obturations défectueuses avec reconstruction de l'anatomie proximale.
Suppression de tout overhang — finition et polissage systématiques.
Meulage sélectif des cuspides plongeantes et crêtes marginales inégales.
Rétablissement d'un cheminement physiologique du bol alimentaire.
Couronnes ajustées, bridges ou implants si perte de calage mésio-distal.
Technique MM-DD pour implants postérieurs — couronnes MDA pour rétablir le contact sans remplacement prothétique complet.
Utilisation systématique des brossettes interdentaires adaptées au diamètre de l'embrasure.
Alternative : fil de soie avec technique correcte de passage en C autour de la dent.
Visites de contrôle régulières — état du parodonte et intégrité des points de contact restaurés.
Bite-wing périodique pour détecter toute récidive de lyse septale débutante.
Médicaments et Prescription
Ibuprofène
Paracétamol
Chlorhexidine
Amoxicilline
Évolution et Complications Systémiques
Complications locorégionales
- Lyse osseuse continue → mobilité irréversible → perte de l'unité dentaire
- Caries du cément et caries proximales dans les zones de stagnation acide
- Pulpite rétrograde si l'infection parodontale atteint le foramen apical
- Formation d'abcès parodontal sur poche parodontale constituée
Risques systémiques
- Endocardite infectieuse chez le patient à risque cardiaque
- Déséquilibre glycémique (HbA1c) — relation bidirectionnelle diabète/parodontite
- Sinusite maxillaire par extension (secteur prémolo-molaire maxillaire)
- Abcès à distance (pulmonaires, cérébraux) dans les cas sévères négligés
L'inflammation chronique de la zone interproximale peut déséquilibrer la glycémie, mesurée par l'HbA1c. Un syndrome du septum négligé chez un diabétique équilibré peut rendre le contrôle glycémique impossible malgré un traitement antidiabétique adapté.
Chez tout patient diabétique, rechercher systématiquement les signes de syndrome du septum. L'assainissement parodontal complet contribue directement à l'amélioration de l'équilibre glycémique — objectif thérapeutique partagé avec le médecin traitant.
Populations Particulières
Enfant et denture temporaire
- Syndrome fréquent entre les molaires temporaires après caries proximales non traitées
- Douleur intense pouvant gêner l'alimentation et impacter la croissance staturo-pondérale
- Traitement précoce des caries : restaure le point de contact et soulage immédiatement
- Ne pas sous-estimer : urgence fonctionnelle à part entière
Patient porteur d'implants
- L'implant, dépourvu de ligament alvéolo-dentaire, ne suit pas la migration mésiale physiologique
- Création d'espaces ouverts (« triangles noirs ») et de contacts insuffisants en distal
- Technique MM-DD : ajustement occlusal proactif pour fermer les espaces ouverts
- Couronnes MDA : rétablissement du contact sans remplacement prothétique complet